БИОЛОГИЯ пособие для поступающих в вузы
Том ІІ ботаника, анатомия и физиология, эволюция и экология 2018 год
Этапы процесса дыхания
Дыхание в физиологии рассматривают как сложный биологический процесс, обеспечивающий доставку кислорода тканям, использование его в процессе метаболизма и удаление образующегося СО2 из организма.
В процессе дыхания выделяют следующие этапы:
1. Внешнее дыхание — это газообмен между организмом и окружающим его атмосферным воздухом.
2. Транспорт газов в кровь — это газообмен между альвеолярным воздухом и кровью легочных капилляров.
3. Транспорт газов кровью — это движение газов из легочных капилляров к тканям и органам и от тканей и органов к клеткам. Кислород транспортируется в двух состояниях: химической связи с гемоглобином (оксигемоглобин) и в виде простого растворения в плазме крови. Углекислый газ транспортируется в виде солей угольной кислоты (бикарбонатов), в соединении с гемоглобином (карбгемоглобин) и в растворенном состоянии.
4. Транспорт газов в ткани — это переход газов из кровеносных капилляров органа в его клетки.
5. Тканевое дыхание, или внутреннее, — это дыхание, связанное с потреблением О2 митохондриями при аэробном окислении и высвобождение СО2 из клетки.
Строение органов дыхания
К дыхательной системе относят легкие и дыхательные пути, по которым воздух проходит в легкие и обратно (рис. 5.33).
Рис. 5.33. Дыхательная система (схема): 1 — полость рта; 2 — носовая часть глотки; 3 — мягкое небо; 4 — язык; 5 — ротовая часть глотки; 6 — надгортанник; 7 — гортанная часть глотки; 8 — гортань; 9 — пищевод; 10 — трахея; 11 — верхушка легкого; 12 — левое лег кое; 13 — левый главный бронх; 14, 15 — альвеолы; 16 — правый главный бронх; 17 — правое легкое; 18 — подъязычная кость; 19 — нижняя челюсть; 20 — преддверие рта; 21 — ротовая щель; 22 — твердое небо; 23 — носовая полость
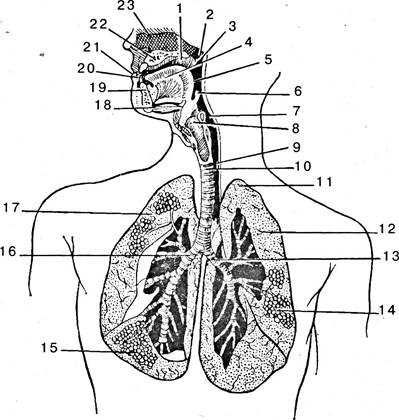
Дыхательные пути представлены носовой полостью, глоткой, гортанью, трахеей и бронхами. Обычно человек дышит через нос при сомкнутом рте, однако возможно дыхание и через рот.
Полость носа
Полость носа образована лицевыми костями и хрящами и поделена носовой перегородкой (сзади костной, спереди хрящевой) на две симметричные половины, которые спереди сообщаются с атмосферой через ноздри, а сзади — с глоткой. В каждой половине носа имеются по три носовые раковины — верхняя, средняя и нижняя, которые соответственно образуют три носовых хода. Вдыхаемый воздух проникает в полость носа через два передних отверстия — ноздри и, пройдя по носовым ходам, выходит в носоглотку через хоаны. В полость носа открывается носослезный канал, по которому избыток слезной жидкости выводится в носовую полость. Слизистая оболочка носа представлена многорядным мерцательным эпителием. Оболочка содержит слизистые железы, секрет которых обволакивает частички пыли и увлажняет воздух; она богата кровеносными сосудами, что способствует согреванию воздуха.
Приспособления слизистой оболочки, способствующие очистке и обогреванию воздуха, наиболее развиты в средних и нижних носовых ходах, поэтому данная часть полости носа называется дыхательной. В области верхней носовой раковины слизистая оболочка выстлана особым обонятельным эпителием, содержащим рецепторные обонятельные клетки, являющиеся окончаниями обонятельного нерва. Таким образом, помимо дыхательной, носовая полость выполняет функцию органа обоняния.
Из полости носа вдыхаемый воздух через хоаны попадает в носоглотку, далее в ротовую часть глотки и затем в гортань. При дыхании через рот воздух не согревается и не очищается, что может привести к заболеванию организма.
Гортань
Гортань является не только канатом для прохождения воздуха, но одновременно функционирует и как голосовой аппарат. Гортань располагается на передней поверхности шеи, выступая между мышцами этой области на уровне 4-6-го шейных позвонков. С помощью подъязычно-щитовидной мембраны гортань соединяется с подъязычной костью и поэтому следует за ее движениями, опускаясь и поднимаясь (например, при глотании).
Гортань имеет три парных и три непарных хряща. К непарным относятся щитовидный, перстневидный и надгортанный хрящи, к парным — черпаловидный, рожковидный и клиновидный хрящи (рис. 5.34).
Рис. 5.34. Строение гортани: 1 — надгортанник; 2 — щитовой хрящ; 3 — голосовые связки; 4 — голосовая щель; 5 — трахея
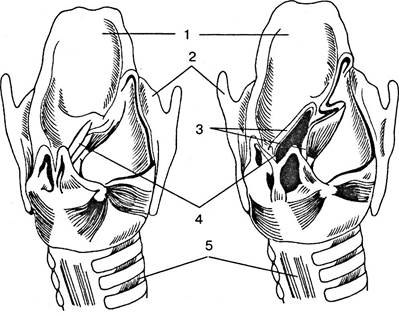
Наиболее крупным является щитовидный хрящ, состоящий из двух пластинок, срастающихся спереди под прямым или почти прямым углом. У взрослых мужчин эти пластинки наиболее развиты и образуют спереди угловой выступ (адамово яблоко, или кадык). Надгортанный хрящ, или надгортанник, представляет собой листовидную пластинку, отделяющую гортань от глотки и прикрывающую отверстие гортани. Он построен из эластического хряща. Перстневидный хрящ находится в основании гортани. Хрящи гортани могут изменять свое положение относительно друг друга благодаря суставам и мышцам.
Полость гортани покрыта слизистой оболочкой, представленной многорядным мерцательным эпителием, за исключением поверхности голосовых связок и надгортанника.
Наиболее сложно устроена средняя часть гортани, где на боковых стенках имеются две пары складок, образующих верхние и нижние голосовые связки. Верхние связки называют ложными, нижние связки — истинными. Голосовые связки натянуты между щитовидным и черпаловидным хрящами и служат для воспроизведения звука. Пространство между правыми и левыми связками называются голосовой щелью. При сокращении определенных мышц гортани изменяется положение хрящей, между которыми натянуты связки. Вследствие этого меняется ширина голосовой щели и натяжение связок. Выдыхаемый воздух вызывает колебания голосовых связок, в результате чего появляются звуки различного тона и силы. В произношении звуков и членораздельной речи принимают участие язык, губы, полость рта и носа, а также система органов дыхания.
Внизу гортань переходит в дыхательное горло, или трахею, расположенную по средней линии шеи под кожей и окруженную небольшим слоем мышц.
Гортань участвует в акте глотания, смещаясь при этом вверх (за счет сокращения мышц, поднимающих подъязычную кость). Вход в гортань закрывается в результате того, что надгортанник отклоняется назад под давлением на него языка и отчасти за счет сокращения черпаловидно-надгортанных мышц.
Трахея
Трахея представляет собой трубку длиной 10 — 15 см. “Скелет” трахеи представлен хрящевыми полукольцами, которые сзади не замкнуты и соединены соединительно-тканной перепонкой. Это обстоятельство имеет большое значение: позади расположен пищевод, который при прохождении комка пищи может расширяться, внедряясь в просвет трахеи. Верхним своим концом она прикрепляется к перстневидному хрящу с помощью связки на уровне межпозвоночного хряща между 6-м и 7-м шейными позвонками. На уровне 4 — 5-го грудного позвонка трахея переходит в бронхи. Ввиду того, что трахея располагается и в области шеи, и в грудной полости, ее принято делить на два отдела: шейный и грудной.
Внутренняя поверхность трахеи покрыта слизистой оболочкой, которая имеет отдельные узелки лимфоидной ткани и выстлана мерцательным эпителием. В шейном отделе впереди трахеи расположены мышцы: грудино-подъязычная и грудино-щитовидная, а на уровне 2 — 4-го колец трахеи — перешеек щитовидной железы. Желобок между трахеей и пищеводом служит местом прохождения нервов и кровеносных сосудов. В грудной полости трахея располагается в средостении. Здесь к ней спереди прилежат вилочковая железа, аорта и левая плечеголовная вена.
Бронхи
Трахея делится на два главных бронха: правый и левый. Правый бронх более короткий и толстый и отходит под меньшим углом, чем левый. Поэтому инородные тела чаще попадают в правый бронх. Каждый из главных бронхов входит в ворота соименного легкого и разделяется по числу основных долей легкого на три долевых бронха в правом легком и два — в левом. В свою очередь эти бронхиальные ветви (бронхи II порядка), разветвляясь, дают начало сегментарным бронхам (бронхам III порядка). Последние продолжают делиться дихотомически; образуется бронхиальное дерево. Крупные бронхи по строению напоминают трахею. По мере уменьшения диаметра бронхов вместо хрящевых полуколец в их стенке появляются хрящевые пластинки, которые совершенно исчезают в мельчайших бронхах (концевых или терминальных бронхиолах диаметром около 0,5 мм).
Легкие
Правое и левое легкие располагаются в грудной полости по бокам от средостения. По форме они напоминают усеченный конус, правое легкое короче и толще, чем левое. Легкие делятся щелями на доли (рис. 5.35). Правое на три доли, левое — на две. Доли подразделяются на бронхолегочные сегменты. Правое легкое имеет 10 сегментов, а левое 9. Сегменты состоят из первичных долек. Дольки легких отделены друг от друга прослойками соединительной ткани. Легкие пронизаны бронхами, образующими бронхиальное дерево. Воздух, пройдя носовую полость, гортань, трахею попадает в два бронха: правый и левый.
Рис. 5.35. Трахея, бронхи и легкие (вид спереди): 1 — верхушка легкого; 2 — верхняя доля; За и 3б — междолевые борозды; 4 — нижняя доля; 5 — сердечная вырезка; 6 — средняя доля (правое легкое); 7 — нижняя доля; 8 — бронхи; 9 — трахея
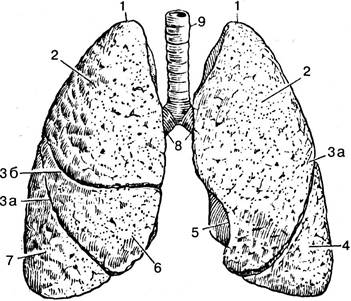
На внутренней поверхности легкого находятся ворота, представляющие собой углубления, через которые проходят: бронх, кровеносные сосуды и лимфатические сосуды и нервы. Все это составляет корень легкого.
Морфологической и функциональной единицей легкого является ацинус (система разветвлений одной концевой бронхиолы). Ацинус (рис. 5.36) начинается бронхиолами, переходящими в разветвления альвеолярных ходов, которые заканчиваются альвеолярными мешочками. Ацинусы отделены друг от друга тонкими соединительно-тканными прослойками; 12 — 18 ацинусов образуют легочную дольку.
Рис. 5.36. Схема ацинуса: 1 — конечная (терминальная) бронхиола; 2 — респираторные бронхиолы; 3— альвеолярные ходы; 4 — альвеолы
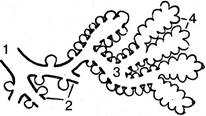
На стенках альвеолярных ходов и мешочков располагаются альвеолы. Альвеолы имеют вид открытого пузырька. Внутренняя поверхность их выстлана плоским дыхательным эпителием, находящимся на базальной мембране. Снаружи к базальной мембране подходит сеть кровеносных капилляров. Так как альвеолы тесно прилегают друг к другу, то капилляры, оплетающие их, одной своей поверхностью граничат с одной альвеолой, а другой поверхностью — с другой соседней альвеолой, что обеспечивает оптимальные условия обмена газов между воздухом альвеол и кровью капилляров. Число альвеол в легких человека равно 600 — 700 млн, а их общая поверхность при вдохе колеблется в пределах 40 — 120 м2.
Каждое легкое погружено в серозный мешок, который называется плеврой. Серозная оболочка состоит из двух листков: висцерального и пристеночного (париетального). Внутренний висцеральный листок плотно прикрывает само легкое, заходит в его борозды и таким образом отделяет доли легкого друг от друга. Наружный пристеночный плевральный листок срастается со стенками грудной полости, а внутренней своей стороной обращен к висцеральному листку. Между двумя этими листками (висцеральным и пристеночным) имеется щелевидное пространство, которое называется полостью плевры. Эта полость шириной 5 — 10 мкм содержит серозную жидкость, сходную по составу с лимфой, и благодаря которой уменьшается трение между прилегающими друг к другу висцеральным и пристеночным листками. Легкие постоянно находятся в растянутом состоянии, так как давление в межплевральной полости всегда чуть ниже атмосферного, поэтому его условно называют отрицательным, а атмосферное давление при этом принимают за нулевое. Атмосферный воздух, растягивая легкие, прижимает их к плевре и грудной стенке. Вследствие этого плевральная полость по форме представляет собой узкую закрытую щель между двумя листками. Но легочная ткань обладает большой эластичностью, противодействуя растяжению. Эта эластическая тяга легких уменьшает величину давления воздуха (760 мм рт. ст.) на 4 — 9 мм рт. ст. (756 — 751 мм рт. ст.). Чем сильнее растягиваются легкие, тем выше становится их эластическая тяга и тем меньше меняется давление в плевральной полости. Во время вдоха оно равно — 9 мм рт. ст., во время выдоха — 4 мм рт. ст.
Париетальная плевра разделяется на реберную, диафрагмальную и медиастинальную. Реберная плевра покрывает ребра, диафрагмальная — диафрагму, медиастинальная — средостение.
Средостение — это комплекс органов, расположенных между правым и левым листками медиастинальной плевры (сердце, пищевод, дуга аорты, вилочковая железа, нервы и пр.). В месте перехода реберной плевры в диафрагмальную образуется реберно-диафрагмальный синус — запасное пространство для легких при их расширении.
Механизм вдоха и выдоха
Акт вдоха обеспечивается сокращением межреберных мышц и диафрагмы (рис. 5.37). Межреберные мышцы, сокращаясь, приподнимают ребра, несколько поворачивают их вокруг своей оси и отводят в стороны, а грудину — вперед. В результате объем грудной полости увеличивается в переднезаднем и боковых направлениях. Одновременно сокращается диафрагма; при этом меняется ее форма: из куполообразной она становится плоской, за счет чего увеличивается объем грудной полости в продольном направлении (см. рис. 5.37).
Рис. 5.37. Положение грудной клетки и диафрагмы при выдохе (слева) и вдохе (справа): 1 — наружные межреберные мышцы; 2 — внутренние межреберные мышцы; 3 — диафрагма
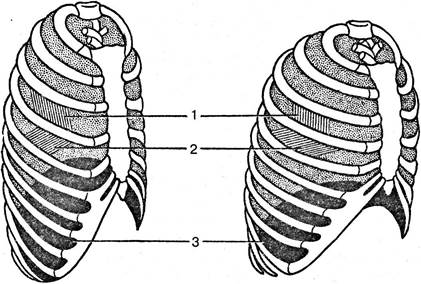
Поступление воздуха в легкие является пассивным процессом и обусловлено разностью его давления в легких и окружающей среде. При вдохе объем грудной полости увеличивается, давление в плевральной полости становится более отрицательным (9 — 8 мм рт. ст.). Вследствие этого сопротивление в легких к растяжению уменьшается, и они растягиваются. Разности давлений воздуха в атмосфере и в альвеолах легких является непосредственной причиной движения воздуха из окружающей среды в легкие — происходит вдох (рис. 5.38, 5.39). В конце вдоха эластическая тяга грудной клетки начинает противодействовать вдоху. Ее направление совпадает с направлением эластической тяги легких, что препятствует продолжению вдоха.
Рис. 5.38. Плевральное давление на различных фазах дыхания. Под влиянием эластической тяги легких, действующей по направлению стрелок, в плевральной полости создается “отрицательное” (по отношению к окружающей среде) давление, которое можно зарегистрировать с помощью манометра
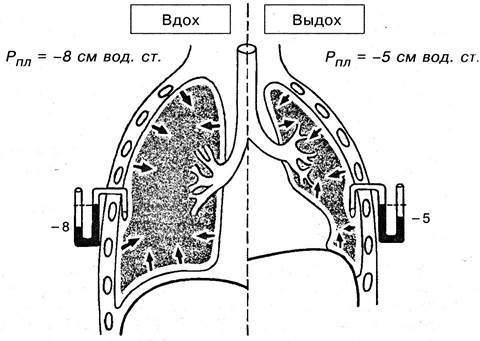
Рис. 5.39. Схема, объясняющая изменения плеврального давления (Рпл) и альвеолярного давления (Ра) при вдохе (слева) и выдохе (справа): Рр — давление в полости рта; R — аэродинамическое сопротивление воздухоносных путей
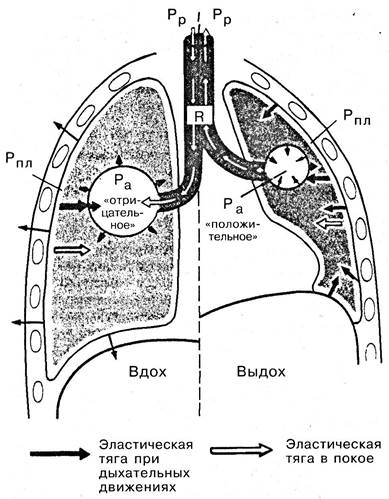
Акт выдоха начинается с расслабления наружных дыхательных мышц и диафрагмы. Вследствие этого под действием эластических сил легких и давления внутренних органов, а также силы тяжести грудной клетки объем ее уменьшается. Эластическая тяга легких обусловлена тремя факторами: 1) поверхностным натяжением пленки жидкости, покрывающей внутреннюю поверхность альвеол; 2) упругостью ткани стенок альвеол вследствие наличия в них эластических волокон; 3) тонусом бронхиальных мышц. Внутренняя поверхность альвеол выстлана сурфактантом, имеющим низкое поверхностное натяжение. Это очень важно для стабилизации состояния альвеол. Основная функция сурфактанта — обеспечение расширения альвеол при вдохе и противодействие спаданию их при выдохе. Кроме того, сурфактант обладает бактерицидными свойствами, а также препятствует прохождению жидкости и полость альвеол. В его образовании участвуют фосфолипиды и гликопротеиды.
Уменьшение объема грудной полости обусловливает повышение плеврального давления. Оно становится менее отрицательным (5 — 3 мм рт. ст.). В результате этого и под действием эластической тяги легких их объем уменьшается, давление воздуха в них становится выше атмосферного (см. рис. 5.39), и воздух удаляется в окружающую среду. Выдох заканчивается тогда, когда эластическая тяга легких уравновешивается повышающимся давлением в плевральной полости. Акт выдоха становится активным при сокращении внутренних межреберных мышц.
Типы дыхания. В зависимости от того, какие мышцы преимущественно участвуют в акте вдоха, различают грудной, брюшной (диафрагмальный) и смешанный типы дыхания. У мужчин тип дыхания брюшной, у женщин — грудной, хотя типы дыхания могут меняться в зависимости от некоторых условий (например, физическая работа).
Пневмоторакс. Попадание воздуха в плевральную полость получило название пневмоторакса. Он может произойти при повреждении плевры, например, при ранениях стенки грудной полости. При этом явлении легкое спадается, дыхание может прекратиться.
Пневмоторакс может быть и искусственным — его вызывают для лечения туберкулеза легких. В этом случае прокалывают грудную стенку иглой от шприца и впускают необходимое количество воздуха в плевральную полость. Легкое до известной степени спадается, его движения ограничиваются, что способствует закрытию и заживлению патологических полостей (каверн). Через некоторое время воздух из плевральной полости рассасывается и давление в ней вновь падает.
Вентиляция легких и дыхательный акт
Количество воздуха, находящееся в легких после максимального вдоха, составляет общую емкость легких. У взрослого человека она колеблется от 4200 до 6000 мл. Общая емкость легких состоит из жизненной емкости легких (ЖЕЛ) (3300 — 4800 мл) и остаточного объема воздуха (1/3 от ЖЕЛ) (1110 — 1500 мл) (рис. 5.40).
Рис. 5.40. Определение жизненной емкости легких
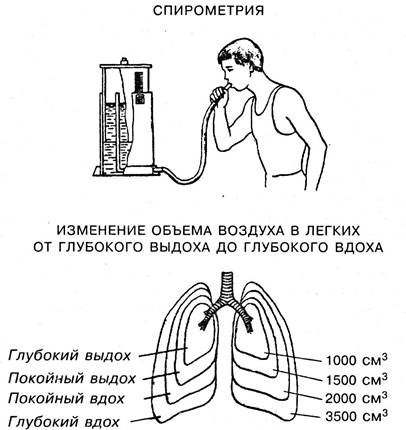
Жизненная емкость легких представляет собой то количество воздуха, которое можно выдохнуть после максимального вдоха. ЖЕЛ составляют три легочных объема: 1) дыхательный объем — это то количество воздуха, которое вдыхается и выдыхается при каждом обычном спокойном вдохе (400 — 500 мл); 2) резервный объем вдоха (дополнительный воздух) — это то количество воздуха, которое можно вдохнуть при максимальном вдохе после обычного вдоха (1900 — 3200 мл); 3) резервный объем выдоха (резервный воздух) — это количество воздуха, которое можно выдохнуть при максимальном выдохе после обычного выдоха (700 — 1000 мл).
Остаточный объем воздуха — это тот воздух, который остается в легких после максимального выдоха, поэтому легкие полностью не спадаются.
При спокойном дыхании после выдоха в легких остается резервный объем выдоха и остаточный объем воздуха. Сумму этих объемов называют функциональной остаточной емкостью.
Дыхательным мертвым пространством называется тот объем дыхательных путей, в котором не происходит процесса газообмена между воздухом и кровью. У человека среднего возраста объем дыхательного мертвого пространства составляет 140 — 150 мл, или 1/3 дыхательного объема при спокойном дыхании. В альвеолах к концу спокойного выдоха находится около 3000 мл воздуха (функциональная остаточная емкость), поэтому при каждом спокойном вдохе обновляется лишь 1/7 — 1/10 альвеолярного воздуха.
Показателями вентиляции легких являются:
а) минутный объем дыхания, определяемый как произведение дыхательного объема на число дыханий в минуту. У взрослого человека в спокойном состоянии минутный объем дыхания составляет 6-8 л в минуту, при физической нагрузке — от 30 до 100 — 250 л в минуту;
б) частота дыхательных движений в покое, составляющая 12 — 16 в минуту.
Диффузия газов в кровь
Диффузия газов из окружающей среды в жидкость и из жидкости в воздух подчиняется законам движения газов. Если над жидкостью находится смесь газов, то каждый газ растворяется в жидкости соответственно его парциальному давлению. Парциальное давление — это то давление газа, которое приходится на его долю от общего давления смеси газов. Таким образом, парциальное давление пропорционально содержанию каждого газа в смеси. По законам движения газы из области с высоким парциальным давлением переходят в область с низким парциальным давлением. Поэтому вдыхаемый (атмосферный) и выдыхаемый воздух отличаются по содержанию в нем О2 и СО2 (табл. 5.2).
Таблица 5.2
Содержание газов, %, во вдыхаемом, выдыхаемом и альвеолярном воздухе
|
Содержание газа, % |
Воздух |
||
|
вдыхаемый |
выдыхаемый |
альвеолярный |
|
|
Кислород |
20,94 |
16,0 |
14,0 |
|
Углекислый газ |
0,03 |
4,0 |
5,6 |
|
Азот* |
79,03 |
80,0 |
80,4 |
* Имеется в виду азот и все инертные газы.
Направление и интенсивность перехода из альвеолярного воздуха в кровь легочных микрососудов, а СО2 в обратном направлении определяет разница между парциальным давлением в альвеолярном воздухе и парциальным давлением растворенного газа в крови. Так, для О2 парциальное давление в альвеолах составляет 102 мм рт. ст., а в крови, поступающей в легкие, 40 мм рт. ст. Следовательно, О2 из альвео-
лирного воздуха будет диффундировать в кровь. Для СО2 парциальное давление составляет в альвеолярном воздухе 40 мм рт. ст., а в крови, притекающей к легким, 47 мм рт. ст. Поэтому СО2 будет диффундировать из крови в альвеолярный воздух. Кислород в крови находится в растворенном виде (менее 1%) и в соединении с Нв (99%). Каждый грамм Нв способен связать 1,4 мл О2 и, следовательно, (при содержании Нв 150 г/л), каждые 100 мл крови могут переносить около 21 мл О2. Эта величина характеризует кислородную емкость крови (КЕК).
При задержке дыхания при глубоком вдохе величина диффузии газов оказывается наибольшей. За счет гравитационного перераспределения кровотока и объема крови в легочных капиллярах диффузная поверхность легких в положении лежа больше, чем в положении сидя, а сидя — больше, чем в положении стоя. С возрастом диффузная способность легких снижается.
Транспорт газов в кровь
Из альвеолярного воздуха в кровь поступает кислород, а из тканей — углекислый газ переносится кровью. Кислород далее поступает в ткани, а углекислый газ в легкие. Основная масса О2 переносится Нв. Нв образует с О2 непрочное, диссоциирующее соединение — оксигемоглобин Нв(О2)4. В этой форме он транспортируется тканям. В тканях оксигемоглобин легко отдает О2 (за счет разности парциального давления) и превращается в восстановленный Нв(ННв), который вновь транспортируется к легким. СО2 поступает из тканей. В тканевых капиллярах растворяющийся в плазме СО2 за счет разности парциального давления диффундирует в эритроциты, где под влиянием фермента карбоангидразы превращается в угольную кислоту (СО2 + Н2О = Н2СО3). Угольная кислота диссоциирует в эритроцитах на ионы Н+ и НСО3-, так как мембрана эритроцитов проницаема для анионов, то ионы НСО3- диффундируют в плазму. Вместо иона НСО3- в эритроциты поступают ионы хлора. В плазме благодаря переходу ионов хлора в эритроциты освобождаются ионы натрия, с которыми соединяются ионы НСО3-, образуя NаНСO3. Освобождающийся Н+ ион угольной кислоты в эритроцитах связывается с Нв и образует восстановленный Нв(ННВ) (рис. 5.41).
Рис. 5.41. Процессы, происходящие в эритроците при поглощении или отдаче кровью кислорода и углекислого газа (схема)
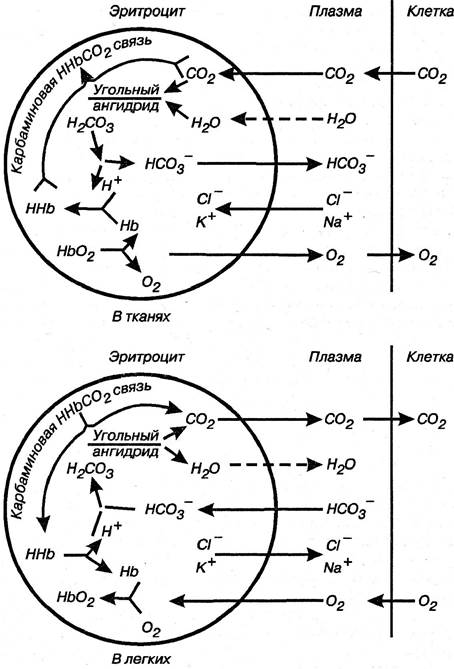
Кроме того, СO2 (около 10% от общего количества) соединяется с Нв, образуя карбгемоглобин НвСO2. Выяснено, что СO2 присоединяется к аминной группе Нв путем карбаминной связи. Таким образом, СO2, поступающий в кровь из тканей, переносится в кровь в виде бикарбоната, в виде карбгемоглобина и свободно — в растворенном состоянии.
Регуляция дыхания
Регуляция дыхания осуществляется рефлекторным и гуморальным путями. Оба этих механизма обеспечивают ритмический характер дыхания и изменение его интенсивности, приспосабливая организм к различным условиям окружающей среды. Дыхательный центр расположен в продолговатом мозге. Нервный центр — парный. От групп нервных клеток в правой половине продолговатого мозга импульсы поступают к дыхательным мышцам правой половины тела. От групп клеток в левой половине — к мышцам левой половины тела. В свою очередь дыхательный центр состоит из центра вдоха (инспираторного центра) и центра выдоха (экспираторного центра). К дыхательному центру также относится группа клеток верхней части варолиева моста. Это так называемый центр пневмотаксиса.
Дыхательному центру свойственна автоматия, т. е. способность генерировать ритмические импульсы без поступления в него каких-либо возбуждений. Вдох и выдох обеспечивается следующими нервными процессами. Афферентные импульсы (к мозгу) дыхательный центр получает от механорецепторов легких, дыхательных путей, дыхательных мышц, а также от хеморецепторов сосудистых рефлексогенных зон. Благодаря автоматии и раздражающему воздействию афферентных импульсов происходит возбуждение центра вдоха, от которого нервная импульсация распространяется по эфферентным путям. Это приводит к сокращению дыхательных мышц, в результате чего происходит вдох. Растяжение мышц при вдохе вызывает возбуждение механорецепторов, находящихся в стенках альвеол. Импульсы от этих рецепторов распространяются по чувствительным волокнам блуждающего нерва к нейронам центра выдоха и возбуждают его. Одновременно импульсы от инспираторных нейронов поступают в центры пневмотаксиса, а от него приходят к нейронам экспираторного центра и тоже возбуждают его. Возникшее возбуждение центра выдоха тормозит инспираторный центр, вследствие чего импульсация к дыхательным мышцам прекращается. В результате легкие спадаются — происходит выдох. Благодаря этому возбуждение механорецепторов, подающих импульсацию в экспираторный центр, прерывается. Затем прекращается тормозящее действие нейронов центра выдоха на инспираторный центр. Это ведет к новому возбуждению инспираторных нейронов и происходит новый вдох.
Кроме того, рефлекторная регуляция дыхания осуществляется под влиянием гуморальных факторов. Специфическим гуморальным регулятором дыхательных движений является СО2, который накапливается в крови и вызывает возбуждение дыхательного центра, дыхание при этом становится глубже. Недостаток О2 в крови, омывающей нейроны дыхательного центра, оказывает влияние на их активность и дыхание учащается.