Физиология человека - просто о сложном - 2018 год
Рано или поздно все ломается - КРОВООБРАЩЕНИЕ: ЧЕЛОВЕК ЖИВ, ПОКА КРОВЬ ДВИЖЕТСЯ ПО СОСУДАМ
Значительное число детей рождаются с врожденными пороками сердца, т. е. их сердце в утробе матери развивалось неправильно. Нарушения могут затрагивать клапаны сердца, но иногда встречаются отверстия в перегородках между желудочками или в перегородках между предсердиями. В результате венозная кровь частично смешивается с артериальной и, минуя легкие, опять поступает в большой круг кровообращения. Получается что-то вроде кровеносной системы земноводных, да только лягушки прекрасно себя при этом чувствуют, а организм человека не может нормально функционировать в условиях постоянной нехватки кислорода в артериальной крови. Иногда данные патологические отверстия с возрастом зарастают, но если этого не происходит, то необходимо закрывать их хирургическим путем. Еще один порок развития выражается в том, что сердце неправильно соединяется с артериями и венами. В любом из описанных случаев кожа детей становится синюшной, ногтевые ложа также приобретают голубоватый оттенок. Дети медленно растут, отличаются физической слабостью и повышенной утомляемостью.
Об одном пороке развития сердечно-сосудистой системы следует упомянуть отдельно. Это так называемая тетрада Фалло. При ней наблюдаются одновременно четыре нарушения: отверстие в перегородке между желудочками, сдвиг устья аорты на межжелудочковую перегородку, сужение устья легочной артерии, увеличение правого желудочка. Долго с таким пороком не проживешь. Но хирурги-кардиологи научились исправлять все эти аномалии, и дети возвращаются к нормальной жизни. В настоящее время около 80% всех врожденных пороков сердца поддаются хирургическому лечению.
Довольно часто встречаются воспалительные заболевания сердца. Перикардит - воспаление защитной оболочки сердца, или перикарда, сопровождается накоплением гноя в сердечной сумке, поэтому на фоне лечения антибиотиками иногда приходится производить отсос гноя. Если этого недостаточно, то часть перикарда или даже всю эту оболочку удаляют хирургическим путем, и сердце может биться свободно.
Воспаление самой сердечной мышцы называется миокардитом. Это длительное, чаще всего вызываемое болезнетворными бактериями воспаление может привести к необратимому повреждению сердца, и в самых тяжелых случаях приходится прибегать к пересадке сердца от здорового донора. Воспаление внутренней выстилки сердца - эндокарда, называется эндокардитом. В основном при эндокардите повреждаются клапаны сердца, что приводит к их неплотному закрытию. При кардиопатиях - болезнях сосудов и сердца, во время которых проявляются патологические изменения в сердечных тканях, желудочки сердца увеличиваются, их стенки или утолщаются, или становятся жесткими и не могут нормально сокращаться.
Любая болезнь сердца при отсутствии правильного лечения неминуемо приводит к сердечной недостаточности, т. е. больное сердце не сможет обеспечить нормальное кровообращение в организме. И самой распространенной из таких болезней является не эндокардит, и не миокардит, а ишемическая болезнь сердца (ИБС). Это заболевание возникает при сужении коронарных артерий, доставляющих кровь, богатую кислородом, в сердечную мышцу. К сужению коронарных сосудов чаще всего приводят отложения жира на их стенках. Эти отложения называются атеросклеротическими бляшками, которые могут или сделать кровоток недостаточным для нормальной работы миокарда, или совсем прекратить ток крови по коронарному сосуду (рис. 7.9).
Рис. 7.9. Атеросклеротические бляшки в артерии: 1 — сосуд; 2 — бляшки
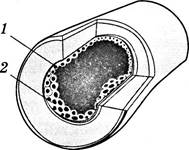
Бляшки состоят главным образом из холестерина. На поверхности этих бляшек начинают оседать тромбоциты (см. главу 5), выделяющие вещества, вызывающие образование тромба. А ведь в этом месте сосуд и так уже сужен из-за жировых отложений, нарастающих на бляшки. В результате может образоваться тромб, окончательно закупоривающий коронарный сосуд. Участок сердечной мышцы не получает кислород и питательные вещества и отмирает, т. е. развивается инфаркт. При наиболее тяжелых инфарктах происходит мгновенная остановка сердца и человек умирает. Не хочется повторять прописные истины, но действительно повышенный вес, высокое давление крови, курение, а также большие дозы алкоголя при постоянном их употреблении, способствуют развитию ишемической болезни сердца и возникновению инфарктов. Однако доказано, что малые дозы алкогольных напитков являются одним из лучших защитных средств для сердечной мышцы. Дело в том, что в небольших количествах этиловый спирт расширяет коронарные сосуды и, кроме того, растворяет и удаляет из них как раз те жиры, которые откладываются на стенках сосудов, образуя атеросклеротические бляшки. Врачи рекомендуют дозу этилового спирта, приблизительно равную 20 г в день, т. е. это может быть рюмка водки или коньяка, бокал красного вина, бутылка пива. И не больше. Высокие дозы алкоголя обладают прямо противоположным эффектом.
Медики установили, что инфаркт миокарда в понедельник развивается на 45% чаще, чем в другие дни. Опасность инсульта в “тяжелый день” на 50% выше, чем в остальные дни недели. Объяснение простое - резкий переход от двухдневного расслабления к неизбежному рабочему стрессу. Рекомендуется в понедельник не перегружать себя работой, а накануне, в воскресение, не злоупотреблять алкоголем, жирной едой и не курить. И конечно, больше двигаться и в воскресенье, и в понедельник.
Что же чувствует человек во время приступа ишемической болезни сердца, грозящей развитием инфаркта? Странно, но ответить на этот вопрос уверенно и четко не может даже великий кардиолог академик Е.И. Чазов. Оказывается, при инфаркте боль в области сердца практически не ощущается. Около половины “инфарктников” вообще не сразу понимают, что их сердце на грани остановки. Наиболее часто встречающие при инфаркте ощущения:
• жжение, иногда боль за грудиной, стеснения в груди;
• холодный пот, внезапная сильнейшая слабость, усталость;
• онемение рук, спины, отдышка;
• тошнота, иногда расстройство желудка;
• сильный до ужаса страх (возникает в структурах мозга при снижении кровоснабжения).
Поражение сосудов, ухудшающее доставку крови во все органы и ткани, неминуемо скажется на работе мозга, органов чувств, половой системы и организма человека в целом.
В Европе сердечно-сосудистые заболевания являются одной из основных причин ранней смертности и инвалидности. Вероятность того, что у европейца возникнет серьезное заболевание сердечно-сосудистой системы, составляет около 40%. Любой человек понимает, что больным быть гораздо менее приятно, чем здоровым. Конечно, далеко не от каждой болезни можно защититься по своему желанию. Но надо помнить несколько простых правил, которые могут помочь вам, как можно дольше не вспоминать о том, что у вас где-то в груди есть сердце, а в любой точке тела кровеносные сосуды.
Во-первых, изо всех сил сопротивляйтесь наступлению депрессии. Подавленное эмоциональное состояние настолько изматывает человека и нарушает регуляцию жизненных функций, что у людей, склонных к депрессии, серьезные сердечные приступы наблюдаются почти в 5 раз чаще, чем у тех, кто воспринимает жизнь более спокойно и с большим удовольствием. О депрессии мы подробнее поговорим в последнем разделе этой книги. Здесь стоит отметить, что у депрессивных людей наблюдается резкое снижение иммунитета, а свертываемость крови значительно повышается, увеличивая вероятность образования тромбов. Депрессия - серьезное заболевание. Нельзя ждать, что такой больной вдруг возьмет и развеселится по своему желанию. Необходимо грамотное лечение, которое может значительно различаться для мужчин и женщин.
Во-вторых, избегайте стрессовых ситуаций. Часто именно избыток таких ситуаций приводит к депрессии. Стресс - это состояние напряжения, возникающее под влиянием сильных воздействий. Постоянные неприятные события могут выводить человека из равновесия очень надолго, нарушая регуляцию всех его систем. За месяц, прошедший с атаки Аль-Каиды на башни-близнецы в Нью-Йорке в 2001 г., число сердечных приступов у американцев увеличилось втрое, причем не только в Нью-Йорке, но и во всех концах страны: Алабаме, Иллинойсе, Канзасе, округе Колумбия. Необходимо научится преодолевать неприятные последствия длительного стресса. Как учит один философ, для этого надо придерживаться двух правил. Первое - не обращать внимания на мелкие неприятности, второе - признавать все неприятности мелкими.
В-третьих, избегайте сильных отрицательных эмоций, старайтесь не впадать в ярость и агрессию. Такие состояния приводят к самым серьезным поражениям сосудов и сердца. Человек в ярости ненавидит и разрушает, а постоянное пребывание в состоянии агрессии способно “прибавить” ему десяток лет, делая его старше своего реального биологического возраста.
Старайтесь “баловать” свою сердечно-сосудистую систему такой пищей, в которой содержатся полезные для нее вещества: орехами (особенно грецкими), оливковым маслом, рыбой, клюквой, луком, томатами, чаем. С другой стороны, необходимо ограничивать введение в организм “врагов” вашего сердца: животных жиров, выпечки, большого количества сахара.
Для лечения ИБС используют целый ряд лекарственных средств, которые разными путями снижают нагрузку на сердце, препятствуют образованию тромбов. Если же лекарства не помогают, то приходится прибегать к хирургическому вмешательству.
Самым легким инвазивным способом лечения ИБС считается коронарная ангиопластика. Врач через сосуды доводит до сердца тончайшую трубочку - катетер, в котором находится маленький сдутый баллончик. В месте сужения коронарного сосуда баллончик аккуратно надувают, расширяя сосуд и раздавливая бляшку. После этого катетер удаляют из организма пациента. Если по какой-то причине ангиопластику проводить нельзя, то приходится прибегать к настоящему хирургическому вмешательству - аортокоронарному шунтированию. При этой операции врачи берут участок вены из ноги пациента и делают из него новый путь для крови в обход затромбированного участка коронарного сосуда. Если же сердце поражено болезнью настолько, что долго оно служить своему хозяину не сможет, то приходится ставить вопрос о пересадке сердца от подходящего донора.
Первая пересадка сердца выполнена в 1967 г. бригадой хирургов из Южной Африки под руководством Кристиана Барнарда. Пациент, 55 летний Луис Вашкански, прожил с новым сердцем всего 18 дней. Однако с тех пор медицина шагнула далеко вперед - Эммануэль Витриа прожил с “чужим” сердцем 19 лет. Чаще всего пересаживают основные качающие кровь камеры сердца - толстостенные мышечные желудочки вместе с их клапанами. Такая операция позволяет уменьшить количество кровеносных сосудов, которые приходится сшивать. Затем сердце “запускают”, и оно начинает биться. Теперь наступает самый ответственный период: в течение 1—3 дней после операции наблюдаются наиболее сильные симптомы отторжения пришитой части сердца. Реакции отторжения приходится подавлять при помощи снижения иммунитета.
Успехи медицины поражают: девять из десяти пациентов с пересаженным сердцем, пережив первый год после операции, на многие-многие годы возвращаются к полноценной жизни. Однако донорских сердец катастрофически не хватает, что легко объяснимо. Не так уж часто погибают здоровые люди, сердце которых не получило повреждений при катастрофе и было быстро доставлено в клинику для пересадки. Положение может спасти создание искусственного сердца. Первая операция по установке такого аппарата была проведена в 1986 г. англичанину Раймонду Куку.
Гораздо чаще, чем пересадка клапанов или всего сердца, используются электрокардиостимуляторы. Как уже говорилось, электрические импульсы, заставляющие сокращаться сердечную мышцу, зарождаются в стенках правого предсердия, откуда они распространяются по сердцу. Нарушения потока этих импульсов приводят к нарушениям сердечного ритма - аритмиям. Аритмии могут быть и неопасными, и даже сам владелец “аритмичного” сердца их не всегда чувствует. Но в большинстве случаев сбои ритма могут нести угрозу жизни пациента. Причин у аритмий множество. В основном это органические поражения сердца, вызванные ишемией, осложнениями после ангины или гриппа.
Аритмии провоцируются курением, употреблением больших доз алкоголя, стрессами, физическим перенапряжением. Недаром сердечные заболевания обостряются ранней весной, когда отвыкшие от физических усилий и набравшие за зиму лишний вес дачники начинают вскапывать свои шесть соток. У врачей скорой помощи даже есть такое трагическое заключение “смерть на грядке”. Поэтому работать на огороде нужно осторожно, “прислушиваясь” к своему сердцу.
Кроме того, на ритм сердечных сокращений очень влияют гормоны щитовидной железы, лекарства от повышенного давления. Иногда сердечный ритм нарушается безо всякой видимой причины (хотя причина, конечно, есть всегда). Если аритмии не доставляют хлопот своему обладателю, то, казалось бы, можно не обращать на них внимания. Однако они могут усиливаться я лаже вызвать обмороки или панику. Врачи в таких случаях прописывают антиаритмические средства и советуют сменить образ жизни (например, избегать стресса или тяжелого физического труда). Если это не решает проблему, то применяют электростимуляторы - электронные устройства, которые действуют вместо естественного водителя ритма сердца. Их программируют так, чтобы обеспечить нормальную последовательность проведения импульса в сердце. Первый кардиостимулятор был вживлен в Швеции в 1958 г.
Обычно электрокардиостимуляторы внедряют хирургическим путем под кожу груди. Они имеют электроды, которые по сосудам проводятся в полость сердца. Благодаря низкому потребления энергии и разработке новых типов батарей, эти устройства теперь служат до 10 лет. Новая электрическая схема почти полностью устраняет риск влияния на работу кардиостимулятора радаров, микроволн и датчиков безопасности в аэропортах. Однако многие бытовые приборы и особенно медицинские процедуры могут влиять на работу стимуляторов, что, конечно, создает опасность их сбоев и остановок.
В основном кардиостимуляторы применяют с целью коррекции низкой частоты сердечных сокращений. Когда частота сердечных сокращений оказывается ниже определенного порога, кардиостимулятор начинает генерировать электрические импульсы. Очень редко кардиостимулятор программируют так, чтобы создавать серии импульсов, корректирующих чрезмерно быстрый ритм и замедляющих частоту сердечных сокращений. Такие кардиостимуляторы подходят только для коррекции быстрых ритмов, которые возникают в предсердиях.
Некоторые типы аритмий поддаются лечению хирургическими и другими методами, связанными с введением в организм инструментов. Например, аритмии, вызванные ишемической болезнью сердца, могут прекратиться после баллонной ангиопластики или аортокоронарного шунтирования.
Как говорилось выше, нормальное артериальное давление у взрослого человека составляет 120/80 мм рт. ст. Но нередко наблюдаются случаи снижения или, напротив, повышения давления крови. Низкое давление, называемое гипотензией, может вызвать головокружение, а при попытке быстро встать из положения лежа - даже обморок. Причина этого - недостаточное снабжение кровью головного мозга. Нижний предел давления для взрослого человека - 80/40 мм рт. ст.
Высокое давление крови, называемое гипертензией, приводит к повышенной нагрузке на стенки сердца и кровеносных сосудов, что приводит к их быстрому изнашиванию. Если у человека среднего возраста давление составляет 160/90, необходимо прибегнуть к лечению. Причина возникновения гипертонии - болезни, возникающей при повышении давления, - нарушение в регуляции просвета кровеносных сосудов. Чаще всего при гипертонии наблюдается повышенный тонус артериол, т. е. просвет этих артериальных сосудов мал и давление повышено. Иногда гипертонию может вызвать усиленная выработка почками гормона ренина. Как говорилось выше, ренин катализирует реакцию образования ангиотензина II, обладающего сильным сосудосуживающим действием и поэтому резко повышающего давление крови. В этих случаях необходимо лечить заболевание почек. Причиной высокого давления может быть и опухоль надпочечников, когда разрастающиеся ткани железы выбрасывают в кровь большие количества гормона адреналина, повышающего давление крови. Еще одно заболевание, связанное с нарушением сосудов, — варикозное расширение вен. При этом наследственном или приобретенном в течение жизни заболевании развивается дефект клапанов крупных вен (обычно в нижних конечностях). В результате просвет вен неравномерно увеличивается, возникают узлы и извилины, стенки вен истончаются. Все это приводит к застою крови, кровотечениям, язвам на коже. Варикозное расширение вен ног часто наблюдается у тех людей, которые вынуждены долго стоять в течение дня: продавцов, парикмахеров. Мышцы их ног подолгу находятся в одном и том же состоянии, а для хорошего венозного кровотока необходимо, чтобы мышцы, окружающие вены, все время сокращались, проталкивая кровь вверх по венам, тогда застоев крови не будет.
Лет 150 назад единственным широко распространенным способом понизить давление пациенту было кровопускание. При этой жутковатой процедуре человеку вскрывали вену на руке и выпускали из нее некоторый объем крови, что действительно на некоторое непродолжительное время приводило к падению давления. Обычно объем крови, который терял пациент, был не очень большим - 150-200 мл, но процедуру проводили в антисанитарных условиях, не обработанными инструментами и вероятность заноса инфекции была довольно высока. “Кровь отворяли” в бане или в доме пациента, а проводили это действие не врачи, а цирюльники, т. е. парикмахеры. Полнокровным людям, страдавшим от перепадов артериального давления (“приливов”), кровь отворяли один раз в одно и то же время года. Большинство купцов середины XIX в. отличались излишним весом и, по-видимому, страдали гипертонией, поэтому кровопускание им делали по многу раз в году. Любовь к “отворению крови”, банкам и пиявкам была свойственна не только нашим соотечественникам. В Западной Европе ситуация была еще более страшной. В XVII в. лейб- доктор Бувар сделал своему пациенту - королю Франции Людовику XIII аж 47 кровопусканий за один год... Дело в том, что ошибочно считалось, будто в человеке около 25 л крови и жалеть ее не надо... Удивительно, как Людовик после этого выжил...
Периодически мы все ударяемся об угол кровати или кухонного стола, да и на работе тоже всегда есть на что наткнуться. Ушибы могут привести к образованию гематом - синяков. Образуются они, когда кровеносные капилляры лопаются и кровь выходит в ткани. По логике вещей на месте травмы должен образоваться “красняк”, но мы знаем, что кровоподтеки переливаются всеми цветами радуги. Почему? Плазма крови быстро всасывается в уцелевшие капилляры, лейкоциты способны активно двигаясь, попасть назад в кровяное русло, а вот эритроциты попадают в программу запрограммированной гибели, и их постепенно поглощают и переваривают макрофаги. При этом красный гемоглобин сначала превращается в метаболиты зеленого, а затем и желтого цвета. Вот поэтому кровоподтек и меняет цвет.